Temps de lecture : 6 minutes
Comment ont émergé les DAC ?
L’origine des DAC ou « Dispositifs d’Appui à la population et aux professionnels pour la Coordination des parcours de santé complexes » s’inscrit dans un contexte d’augmentation des pathologies chroniques et de vieillissement de la population.
Afin d’organiser la prise en charge dans les territoires des parcours de santé complexes (c’est à dire lorsque l’état de santé, le handicap ou la situation sociale du patient rendent nécessaire l’intervention de plusieurs catégories de professionnels de santé, sociaux ou médico-sociaux) , de nombreux dispositifs sont apparus ces dernières années, au gré des politiques publiques, répondant en général à une mono-problématique de santé ou du champ médico-social.
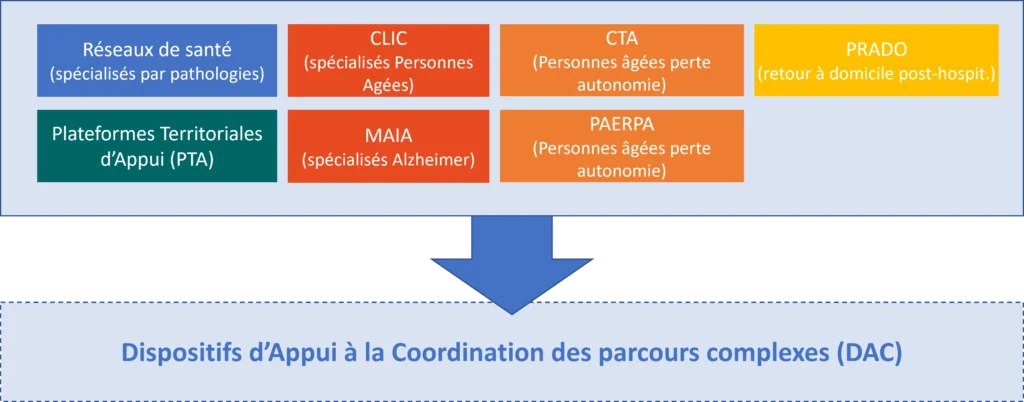
On compte à ce jour sept dispositifs d’appui, détenant une expertise propre en vue de favoriser l’accès aux soins, l’interdisciplinarité des prises en charge et la coordination des professionnels :
- Les réseaux de santé spécialisés créés en1996,
- Le programme d’accompagnement au retour à domicile après hospitalisation (PRADO) créé en 2010,
- Les Centres Locaux d’Information et de Coordination (CLIC) créés en 2011,
- La Méthode d’Action pour l’Intégration des services d’Aide et de soin dans le champ de l’autonomie (MAIA) créée en 2011,
- Les Coordinations Territoriales d’Appui (CTA) créées en 2013,
- Le Programme relatif aux parcours des personnes âgées en Risque de Perte d’Autonomie (PAERPA) créé en 2013,
- Les Plateformes Territoriales D’Appui (PTA) créées en 2016.
Si chacun de ces dispositifs a clairement prouvé son utilité sur son champ de compétence, leur accumulation historique fait émerger des limites connues et partagées par la plupart des acteurs de terrain :
- Peu lisibles : pour les professionnels de santé comme pour les patients, avec des territoires d’interventions souvent différents ;
- Sous utilisés : de ce fait;
- Inefficients : Exerçant parfois une concurrence entre eux, ces différents dispositifs et leurs différentes gouvernances, les rendent trop souvent inefficaces ;
- Inadaptés : Spécialisés par pathologie ou par nature de prise en charge (grand âge, handicap…), ils sont à l’opposé des besoins de coordination transverses des professionnels de santé pour les patients complexes, qui par essence, cumulent souvent plusieurs problèmes et donc plusieurs parcours de prise en charge aujourd’hui en silo (PAERPA, MAIA…).
La Stratégie Nationale de Santé 2018-2022 a fixé comme objectif stratégique de simplifier et faire converger les dispositifs d’appui aux parcours complexes existants. Cela s’est traduit dans l’article 23 de la loi n° 2019-774 du 24 juillet 2019, par la création d’un DISPOSITIF d’APPUI unique à la COORDINATION (DAC) des parcours complexes.
Quels sont les objectifs des DAC ?
Les DAC doivent remplir un double objectif et doivent s’appuyer sur les expertises déjà existantes :
- Fluidifier les parcours de santé complexes et organiser les prises en charge de ces patients polypathologiques sur les territoires,
- Apporter des réponses concrètes et un appui pratique aux professionnels comme au patient, quel que soit son niveau de complexité à appréhender : polypathologies, grand âge, handicap, risque social, etc.
Qui compose les DAC ?
Les DAC sont constitués d’équipe pluriprofessionnelle comprenant :
- des médecins (coordinateurs notamment)
- des infirmiers (coordinateurs, ASALEE, )
- des professionnels du domaine médico-social : aide-soignants, psychologues
- des professionnels du domaine social : gestionnaires de cas , assistantes sociales…
Quelles sont les missions des DAC ?
Les missions des DAC sont définies à l’article L. 6327-2 du Code de la santé publique :
- Envers les professionnels de santé : Assurer une réponse globale aux demandes d’appui des professionnels : accueil, analyse de la situation de la personne, orientation et mise en relation, accès aux ressources spécialisées, suivi et accompagnement renforcé des situations, planification des prises en charge ;
- Envers les patients et leurs aidants : Contribuer avec d’autres acteurs et de façon coordonnée à la réponse aux besoins des personnes et de leurs aidants en matière d’accueil, de repérage des situations à risque, d’information, de conseils, d’orientation, de mise en relation et d’accompagnement ;
- Envers les différentes structures sociales et médico-sociales : Participer à la coordination territoriale entre professionnels de santé, sociaux et médico-sociaux et les structures.
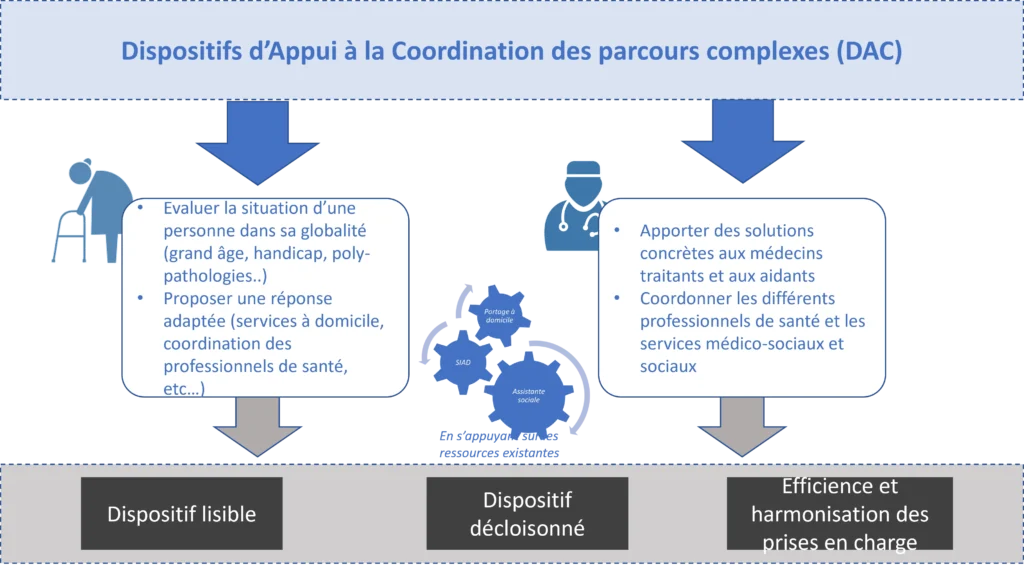
En synthèse, les DAC permettent à la fois d’évaluer la situation d’une personne dans sa globalité sans distinction d’âge ni de pathologie, mais aussi de coordonner les différentes réponses à apporter aux besoins identifiés, en s’appuyant sur des acteurs de différente nature (organiser un retour à domicile en sortie d’hospitalisation, coordonner le passage des différents aidants ou professionnels de santé intervenant auprès du patient, mettre en place une livraison de repas, etc).
Une mise en place des DAC à marche rapide sur 3 ans
Les 13 ARS ont pour mission de faire converger opérationnellement les dispositifs existants de leur territoire d’ici Juillet 2022 (c’est-à-dire dans les 3 ans à compter de Juillet 2019).
Comment créer un DAC / fusionner les dispositifs d’appui existants ?
La fusion des dispositifs d’appui existants (CLIC, MAIA, PTA, PAERPA, réseaux…) nécessite de traiter successivement (même si certains peuvent être parallélisés) les chantiers suivants :
- Choisir la structure juridique cible, porteuse de l’ensemble des missions et expertises : s’agira-t-il d’un GCS (Groupement de Coopération Sanitaire), d’une GCS MS, ou encore d’une association ou d’une fondation ?
- Définir les modalités de cette fusion : s’agira-t-il d’une absorption, d’une création ou d’un transfert d’activité ? si chaque cas doit être examiné attentivement en fonction des données locales (notamment en fonction des conséquences sociales pour les travailleurs des différentes structures), il apparait que le transfert d’activité est souvent une solution plus simple et plus rapide à mettre en place opérationnellement.Afin de réaliser ces deux premières étapes d’étude juridique, il convient de réaliser l’inventaire / d’auditer en détail le patrimoine et le fonctionnement de chaque structure (baux, contrats RH et fournisseurs, autorisations d’exercices, modalités de financement, etc…).A l’issue de cette étape de définition de la cible et du chemin juridique, viennent ensuite se poser les questions de nature plus organisationnelle :
- Définir la gouvernance (quelle entité dirigeante, quelles modalités de représentation, quelles modalités de prise de décision, quelle répartition des voies et des votes, etc…), les missions
- Implémenter l’organisation en restant simple, souple et évolutif.Après cette phase organisationnelle, s’ouvrent les chantiers plus techniques :
- Chantier RH : définir la convention collective applicable, consulter les instances représentatives du personnel, Affecter les ressources, transférer ou faire évoluer les contrats RH
- Chantier SI : Choisir les outils (logiciel de partage des informations, applications patients, numéro unique, etc…) et effectuer la convergence ou la bascule des systèmes d’information
Comment sécuriser la création d’un DAC ?
Quels sont les risques / les freins à lever lors de la fusion des DAC ?
- Absence de partage de la vision cible
- Perte de confiance collective et individuelle, Remise en cause du travail effectué jusqu’alors
- « Démolition » des dispositifs existants, qui étaient efficaces dans leur champs de compétence (psychiatrie, oncologie, diabète, grand âge, etc…) sans parvenir à reconstruire une solution intégrée fonctionnelle (s’arrêter au milieu du chemin)
Quelles actions peuvent être mises en place pour sécuriser la création des Dispositifs d’Appui à la Coordination ?
- Partage, consultations, dialogue, pédagogie
- Planification, piloter, visibilité
- Piloter sur un temps réduit, pour obtenir des résultats concrets rapidement visibles
L’objectif final de ces fusions, parfois complexes, est surtout porteur d’un espoir longtemps recherché par les politiques successives : mettre en place un guichet unique de coordination, à destination des patients et des professionnels de santé d’un territoire, en interaction avec l’ensemble des acteurs qui y interviennent (associations, sociétés d’aide à domicile, mais aussi CPTS, EHPAD, etc.)
Hippocrate Développement, fort de ses 10 ans d’expérience dans l’organisation de la santé sur l’ensemble de ses dimensions sanitaire, sociale et médico-sociale, peut vous accompagner dans la fusion de vos dispositifs de coordination et dans votre réflexion sur les organisations et gouvernances des DAC.